Содержание
- О вирусе ветряной оспы
- Стадии ветрянки
- Симптомы
- Ветрянка при беременности
- Лечение
- Ветрянка у детей
- Ветрянка у взрослых
- Осложнения
- Повторная ветрянка
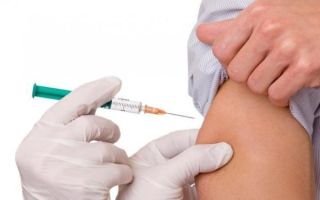
- Прививка от ветрянки
Ветрянка — острое инфекционное заболевание, характеризующееся появлением зудящей сыпи по всему телу. У здоровых людей обычно проходит за 7–10 дней.
Ветрянка поражает практически каждого, кто не болел этой болезнью или не был привит от нее. Вызывает заболевание — вирус ветряной оспы (ВВО).
Вирус ветряной оспы относится к семейству герпесвирусов. Его другие названия — варицелла-зостер и альфагерпесвирус человека 3-го типа.
Вирус распространяется воздушно-капельным путем и через контакт с высыпаниями на теле больного. После попадания в дыхательные пути размножается в месте входа в носоглотку и регионарных лимфоузлов. Через несколько дней по кровотоку распространяется в другие органы — печень, селезенку, сенсорные ганглии, где происходит дальнейшая репликация.
После исчезновения клинических симптомов ветрянки вирус прячется в нервной системе в спящем состоянии. Во внешней среде погибает в течение нескольких часов, иногда — одного–двух дней.
Кроме ветряной оспы варицелла-зостер вызывает еще одно заболевание — опоясывающий лишай, который является реактивацией вируса в организме.
| Инкубационный период | В среднем длится 14–16 дней, но может варьироваться от 10 до 21 дней. |
| Продормальный период | Наступает за 1–2 дня до появления сыпи. В этот период вирус наиболее заразный. У детей эта стадия часто протекает бессимптомно, у взрослых — с повышением температуры и головной болью. |
| Период высыпания | Длится до 10 дней. Обычно сыпь сначала появляется на голове, затем на туловище, а затем и на конечностях. Высыпания проходят несколько стадий: от красного пятна до папулы (воспаленный бугорок), затем до везикулы (пузырька с жидкостью) и заканчивая образованием корочки. |
| Период выздоровления | Начинается, когда перестают образовываться новые элементы сыпи. У детей до полного заживления уходит до трех недель, у взрослых возможно больше.Заразиться вирусом можно, пока все пузырьки не покроются коростой. Ветряная оспа наносит серьезный удар по иммунитету — полное восстановление занимает длительное время. |
Основной признак ветрянки — зудящая сыпь по всему телу с диаметром элементов от 1 до 5 мм. Причем высыпания могут возникать и на слизистых оболочках рта, дыхательных путей, глаз, влагалища и других.
Сыпь на слизистых (энантема) обычно предшествует проявлениям на коже и ограничивается 2–3 элементами. Пузырьки быстро превращаются в желтовато-серые язвочки, которые заживают за один–два дня.
До появления сыпи могут появиться следующие симптомы:
- лихорадка с повышением температуры до 38–39°C;
- головная боль;
- потеря аппетита;
- усталость, недомогание;
- тошнота (больше характерно для взрослых).
Через 1–2 дня после этих симптомов развивается классическая сыпь (от нескольких поражений до покрывающей всё тело). До момента выздоровления она проходит три фазы:
- Розовые или красные бугорки — появляются в течение 6–8 дней.
- Пузырьки, заполненные жидкостью — образуются из бугорков примерно за один день.
- Корочка — покрывает лопнувшие пузырьки и волдыри, отпадает еще через несколько дней.
Стадии ветрянки на фото:
Новые высыпания появляются волнами — на одном участке тела могут быть поражения на разных стадиях: пятна, бугорки, пузырьки и коросты.
Младенцы, подростки, взрослые, беременные женщины и люди с ослабленным иммунитетом подвержены более тяжелому протеканию болезни и имеют более высокую частоту осложнений.
Ветрянка при беременности
У беременной женщины, переболевшей ветрянкой на первом или начале второго триместра, есть небольшой риск (0,4–2,0%) передачи инфекции плоду, которая может привести к развитию синдрома врожденной ветряной оспы. У детей с данным синдромом могут быть рубцы на коже, нарушения в конечностях, мозге и глазах, а также низкий вес при рождении.
Если сыпь при ветрянке развивается в интервале от 5 дней до и через 2 дня после родов, младенец подвержен риску развития ветряной оспы новорожденных. Сегодня такая ветрянка успешно лечится во всем мире.
Как правило, специальное лечение ветрянки не требуется. Сыпь проходит самостоятельно, коросты отпадают, не оставляя следов.
Что нужно знать:
- Полностью избавить организм от вируса невозможно.
- Лечение направлено на облегчение текущих симптомов.
- Мазать сыпь зеленкой не нужно (вреда нет, но и пользы тоже).
Для облегчения зуда можно использовать антигистаминные и успокаивающие препараты. Необходимо следить, чтобы ребенок не расчесывал пузырьки: подстричь ногти и всячески его отвлекать. Самым маленьким — надеть рукавички.
Для снижения температуры можно дать парацетамол. Аспирин и ибупрофен — нельзя.
Для облегчения симптомов иногда назначают ацикловир в таблетках. На частоту высыпаний он не повлияет, но может уменьшить продолжительность болезни примерно на один день. Таблетки ацикловира необходимо принять в течение 24 часов после появления сыпи.
Общие рекомендации по уходу:
- поить больше жидкости,
- одеть в свободную одежду,
- избегать перегрева (чем больше потеет, тем сильнее зуд),
- ежедневно менять постельное белье и одежду,
- купать в слегка теплой воде (после ванны полотенцем только промокать).
Если поражена слизистая рта, следует избегать соленой, острой и горячей пищи.
Посмотрите краткий совет от доктора Комаровского, как лечить ветрянку у детей:
Взрослым антивирусные препараты (ацикловир, валоцикловир) рекомендуются к применению. Они эффективны в облегчении тяжести состояния и снижают вероятность развития осложнений. Принимать нужно в течение двух дней с момента появления высыпаний.
В остальном лечение такое же, как и для детей:
- для снятия зуда — димедрол, Супрастин, Тавегил, Кларитин;
- от температуры и головной боли — парацетомол;
- пить больше воды, чтобы не было обезвоживания;
- не трогать и не расчесывать высыпания.
Ветряная оспа считается легкой болезнью, тяжелое протекание бывает в основном у взрослых. Большему риску подвержены люди с ослабленной иммунной системой, младенцы до 1 года, пожилые люди.
Осложнения ветрянки:
- бактериальная инфекция кожи, мягких тканей, костей, суставов или кровотока (сепсис);
- пневмония;
- воспаление головного мозга (энцефалит);
- дегидратация;
- синдром Рея (у детей и подростков до 16 лет, принимавших аспирин во время болезни).
Когда врач необходим:
- Кожа вокруг пузырей красная, горячая или болезненного вида (признаки инфекции).
- Болезнь сопровождается головокружением, отдышкой или обезвоживанием.
- Сыпь распространяется на глаза.
Человек, который уже перенес заболевание, может заболеть ветрянкой второй раз на фоне ослабления иммунитета. Повторная ветрянка характерна преимущественно для взрослых.
Возможны два сценария:
- Активация спящего в нервных клетках вируса — проявляется в виде опоясывающего лишая.
- Инфекция вирусом от внешнего источника и повторное развитие заболевания.
Симптомы те же — температура, слабость, першение в горле, головная боль. Если иммунитет сильно ослаблен, высок риск осложнений.
Прививка — лучшая профилактика ветрянки. В России, в отличие США и Европы, вакцинация против ветряной оспы не является обязательной. Сроки включения данной вакцины в национальный календарь прививок постоянно сдвигаются, сейчас актуальная дата — 2020 год. Пока же родители сами решают прививать детей или нет.
Во всем мире используется три вакцины от ветряной оспы: Варивакс, Окавакс и Варилрикс. Последние две зарегистрированы и применяются в России.
Прививка Окавакс производится однократно взрослым и детям старше 12 месяцев.
У Варилрикса схема вакцинации немного другая:
- дети от 9 до 12 месяцев — две дозы с минимальным интервалом 3 месяца;
- дети от 12 месяцев до 12 лет — две дозы с интервалом не менее 6 недель;
- подростки и взрослые — двукратно с интервалом не менее 6–10 недель.
Варилрикс — первая зарегистрированная в России вакцина
Какую вакцину выбрать — решение за родителями. Они все доказали свою эффективность и безопасность.
Для экстренной профилактики подойдет любая из вакцин, но сделать прививку необходимо в первые 3 дня после контакта с больным.
- Ветрянка прорыва — инфекция диким штаммом вируса ветряной оспы, возникающая у привитого человека через 42 и более дней после вакцинации.
- Такая ветрянка обычно менее продолжительна и протекает в легкой форме: слегка повышается температура и появляется менее 50 элементов сыпи, которые редко доходят до стадии пузырьков.
- Будете мазать ветрянку зелёнкой?
- Poll Options are limited because JavaScript is disabled in your browser.
- Источники:
- О ветряной оспе (Центры по контролю и профилактике заболеваний США):https://www.cdc.gov/chickenpox/index.html.
- Вакцины против ветряной оспы (ВОЗ):https://www.who.int/immunization/varicella_RUS.pdf.
- Эпидемиология и профилактика ветрянки (Центры по контролю и профилактике заболеваний США):https://www.cdc.gov/vaccines/pubs/pinkbook/varicella.html.
- Ветрянка
- Средняя оценка
Источник: https://healthage.ru/poleznye-sovety/lechenie-boleznej/vetryanka-vetryanaya-ospa-prichiny-simptomy-lechenie/
Ветряная оспа
Ветрянка (или ветряная оспа) — это заболевание инфекционной природы, которое вызывается вирусом герпеса и проявляется в виде пузырьковой сыпи.
Распространение ветрянки происходит воздушно-капельным путем, а также вследствие прямых контактов с выделениями из дыхательной системы зараженного человека и жидкостью, которая содержится в кожных высыпаниях больных людей.
Иногда ветряная оспа может передаваться и через зараженные бытовые предметы, одежду. Те, кто уже переболел ветрянкой, получают стойкий иммунитет к этой болезни, случаи повторного заболевания ветряной оспой крайне редки. Однако вирус какое-то время еще находится в организме, и способен вызывать опоясывающий лишай, почти в 15% случаев.
Обычно ветрянкой болеют практически все дети в возраст от 7 до 14 лет, однако в последнее время это заболевание поражает взрослых людей, и протекает в тяжелых формах. Малыши в возрасте до 6-ти месяцев болеют очень редко, т.к.
обычно имеют антитела переболевшей ветрянкой матери. Если ветрянкой заболела женщина на ранних сроках беременности, то в большинстве случаев развивается порок плода, а если на последних месяцах — то это приводит к заболеванию плода.
Нужно заметить, что восприимчивость к заболеванию очень высокая.
Как правило, инкубационный период заболевания длится от 10 до 20 дней, и на начальном этапе симптомы отсутствуют.
Ветрянка проявляется сыпью на лице, а потом и на всем теле, включая слизистые, примерно на 10-14 день после первого контакта с зараженным человеком, а также резким повышением температуры тела до 38, и даже 39 градусов. Врачи сравнивают сыпь, образующуюся при ветрянке, с каплями воды, пролитой на раскаленную сковороду.
Чаще всего такая сыпь держится от одной до двух недель, после чего пузырьки лопаются, образуются желтоватые корочки, постепенно отпадают, не оставляя на коже шрамов, однако может появиться пигментация.
В большинстве случаев заболевание протекает достаточно легко. В сложных случаях, у новорожденных, особенно при наличии сопутствующих заболеваний, вирус может поражать печень и почки, легкие, и даже костный мозг, могут наблюдаться судороги, поражения нервной системы, вплоть до летального исхода.
Источником болезни является человек, болеющий ветрянкой. Он опасен для окружающих с начала заболевания и еще несколько дней после образования последних пузырьков.
Обычно подхватить ветряную оспу можно через воздушно-капельный путь, во время кашля или чихания больного человека, от прикосновений к жидкости из ветряного пузырька, сам вирус живуч, и может проникать по вентиляционным системам в соседние квартиры.
Симптомы ветряной оспы
Первым симптомом ветряной оспы является сыпь, при одновременном повышении температуры до 37,5-39 градусов. Одновременно больного беспокоит головная боль, слабость, иногда — боль в горле и рвота, т.е. симптомы интоксикации.
Сыпь появляется примерно через 7-14 дней после контакта с больным ветряной оспой. Изначально симптомом ветрянки является появление округлых розовых пятнышек, которые постепенно начинают возвышаться над кожей, образовывая пузырьки с прозрачной жидкостью (их диаметр — от 1 до 5 мм).
Вокруг пузырьков, напоминающих капли воды, образуются розово-красные ободки. В самой жидкости содержаться живые вирусы. Постепенно они лопаются, покрываются желтыми корочками, примерно через две недели, и отпадают.
Располагаются высыпания на лице и коже головы, и быстро распространяются по телу и слизистым рта, половых органах.
Новые пузырьки появляются постоянно, они располагаются между старыми, и поэтому сыпь выглядит неоднородно. Одновременно есть покраснения, пузырьки и корочки. И каждая новая волна высыпаний сопровождается увеличением температуры тела.
Обычно больного беспокоит зуд, а особенные неудобства доставляют высыпания на слизистых. Поэтому лечение ветряной оспы больше симптоматическое. Многие дети, и особенно маленькие, расчесывают пузырьки и сдирают корочки.
Помните, что от этого могут образовываться гнойнички, а впоследствии – и рубцы на коже. Однако при неосложненном течении ветрянки рубцы не остаются, возможна лишь временная пигментация.
Диагностика ветряной оспы
Это заболевание диагностировать очень просто. Для постановления диагноза «ветрянка» необходимо обнаружить типичные элементы сыпи. Остальные методы исследования, например анализы крови, мочи, дополнительной информации не дадут. Если обнаружены симптомы ветряной оспы у беременной женщины, а также у взрослых страдающим хроническими заболеваниями, следует сразу же обратиться к врачу.
Лечение ветряной оспы
Обычно лечение ветряной оспы происходит в домашних условиях, желателен постельный режим, питье как можно большего количества жидкости и надлежащий гигиенический уход. Постельное белье должно быть чистым. Для ускорения подсыхания пузырьков, их нужно смазывать 1% раствором зеленки (бриллиантового зеленого), 10% раствором марганцовки (перманганата калия) или раствором метиленового синего. Эти вещества подсушивают высыпания и дезинфицируют ранки.
Для уменьшения зуда могут назначаться противоаллергические препараты, такие как Диазолин и Тавегил.
Одновременно можно обрабатывать кожу водой с добавлением уксуса и припудриванием тальком. После того, как пузырьки подсохнут, полезными будут теплые ванны.
Если больного беспокоят симптомы интоксикации, то для предотвращения развития тяжелых форм ветрянки может назначаться ацикловир.
Для избежания расчесывания пузырьков и занесения в них инфекции, вовремя состригайте ногти и держите руки в чистоте.
При осложненных формах течения болезни, в качестве лечения ветрянки, а также беременным женщинам на поздних сроках могут вводить иммуноглобулин, который способствует выделению антител к ветрянке.
Доктора
Лекарства
Осложнения ветрянки
Осложнения ветрянки наблюдаются при тяжелых вариантах ее течения.
У детей старшего возраста может развиться острая мозжечковая атаксия, вызывающая проблемы с мышечной координацией, у взрослых симптомы ветряной оспы дополнятся проявлениями ветряная пневмония.
Иногда могут развиваться поражения почек, суставов, сердца и легких. Бактериальные осложнения возникают из-за инфицирования пузырьков во время расчесывания, и чаще всего встречаются у ослабленных детей.
Считается, что гораздо лучше переболеть ветрянкой в детстве, чем во взрослом возрасте, поэтому прививка против ветрянки не является обязательной для вакцинации детей.
Диета, питание при ветряной оспе
Диета при ветрянке
- Эффективность: лечебный эффект через 5-7 суток
- Сроки: не более 14 дней
- Стоимость продуктов: 1500-1600 рублей в неделю
Список источников
- Андерсон, Т. Инфекционные болезни человека. Динамика и контроль: пер. с англ. / Т. Андерсон, Р. Мэй, под ред. ГИ. Марчука. — М.: Мир, Научный мир, 2004.
- Юнусова Х.А. Ветряная оспа / Х.А. Юнусова, Ф.С. Шамсиев. — М.: Вузовская книга, 1999.
- Кускова Т. К., Белова Е. Г., Мигманов Т. Э. Ветряная оспа // Лечащий врач. — 2004. — № 1.
- Учайкин В. ф. Руководство по инфекционным болезням у детей. — М.: ГЭОТАР Медицина, 2004.
Источник: https://medside.ru/vetryanaya-ospa
Ветрянка у взрослых (ветряная оспа): симптомы, лечение, инкубационный период, профилактика
При отсутствии лечения ветряная оспа может наносить серьезный ущерб организму. Поэтому при первых симптомах необходимо обратиться к врачу и следовать тому курсу терапии, который он назначит.
Механизм развития
Возбудитель заболевания может существовать только в организме взрослого человека или ребенка, потому что в окружающей среде он гибнет в течение 15 минут. Животные не являются носителями вируса и не могут быть его переносчиками.
Обычно источник заражения вирусом – это человек, который болен ветрянкой. К заболеванию вырабатывается иммунитет, если человек переболел вирусом в детстве. Принято считать, что после перенесенной болезни риск заражения снижается до минимального. Но бывают случаи, когда пациент вновь заболевает из-за ослабления иммунитета (при ВИЧ, после курса химиотерапии или трансплантации органов).
Фазы развития вируса ветрянки у взрослого:
- Размножение. Происходит на слизистых оболочках верхних дыхательных путей.
- Увеличение количества возбудителя. Он проникает в лимфу через небные миндалины. При этом вирус угнетает работу лимфатической системы и понижает активность Т-лимфоцитов.
- Выход возбудителя заболевания в кровяное русло. Наступает после завершения инкубационного периода. Когда вирус находится в крови, повышается температура тела, возникает общая слабость, появляются симптомы общей интоксикации.
- Проникновение в нервные ганглии. Вирус вызывает разрушение клеток. В дальнейшем он остается там, а при ослаблении иммунной системы активизируется, повышая вероятность развития такого кожного заболевания, как опоясывающий лишай.
- Оседание возбудителя болезни в клетках эпидермиса. Из-за этого появляются вакуоли – элементы, напоминающие пузырьки. Они сливаются между собой и образуют полости, являющиеся основой для папул. В дальнейшем они заполняются жидкостью с большим количеством молекул белка и частиц вируса. В содержимом могут размножаться бактерии, поэтому при заболевании случается нагноение сыпи.
- Лопанье пузырька и выход содержимого. На кожном покрове, где был пузырь, образуется корка.
В первые дни заболевания иммунитет взрослого вырабатывает иммуноглобулины при распознавании вируса ветрянки. Они обеспечивают связывание токсинов и стимулирование фагоцитоза (поглощения) вирусных частиц. Антитела против ветряной оспы остаются в организме и защищают от рецидива заболевания.
Пути заражения и инкубационный период ветрянки у взрослых
Инкубационный период ветрянки у взрослых длится от 10 до 21 дня. Чаще всего на него уходит 2 недели. За это время вирус размножается на слизистых оболочках. Период, когда ветрянка может быть заразна, начинается за 3-5 дней до проявления первых признаков, а заканчивается при образовании корочек на всех пузырьках.
Сколько дней длится это кожное заболевание? Однозначного ответа нет, потому что для каждого организма период индивидуален. Тяжелая стадия может продолжаться от 1,5 до 2 месяцев.
Пути передачи вируса при заболевании:
- Воздушно–капельный. Слюна зараженного содержит большое количество клеток возбудителя. Для инфицирования здорового взрослого достаточно 5 минут общения или пребывания в одной комнате с больным.
- Контактный. Риск заражения вирусом повышается, если из пузырьков вышла жидкость, т. к. в ней содержится большое количество возбудителя. Также опасен близкий контакт со взрослым, который болен опоясывающим лишаем.
Симптомы по формам
Ветряная оспа у взрослых может протекать разными способами. Тяжесть течения заболевания зависит от его формы:
- Легкая. Возникает у 7-10% пациентов. Как начинается такая ветрянка у взрослых? Сначала повышается температура тела до 38° С. Общее состояние может быть удовлетворительным. На начальной стадии заболевания появляется небольшое количество высыпаний на протяжении 3 суток.
- Средняя. Стадия наблюдается у 80% людей. Температура тела повышается до 39° С. Из-за вируса возникают выраженные симптомы интоксикации: тошнота, рвота, общая слабость, ломота в мышцах и суставах.
- Тяжелая. Возникает у 10% пациентов. При этой форме кожного заболевания температура тела поднимается до 40° С. Общее состояние человека тяжелое, появляется рвота, боль в голове. Высыпания могут быть по всему телу. В дальнейшем появляются различные осложнения.
Диагностика
Обычно специалист ставит диагноз, основываясь на жалобах пациента и после визуального осмотра. Но есть спорные ситуации, когда необходимы результаты лабораторных исследований.
Анализы, которые используют для постановки точного диагноза:
- Вирусологическая диагностика. Определяет возбудителя заболевания.
- Реакция иммунофлюоресценции (РИФ). Экспресс-метод, который обнаруживает вирусные антитела.
- Иммуноферментный анализ (ИФА). Помогает распознать специфические антитела относительно вируса ветрянки.
- Общий анализ крови. Поможет определить снижения уровня лейкоцитов.
Как лечить ветрянку у взрослых?
Для избавления от ветрянки во взрослом возрасте необходима комплексная терапия, которая заключается в приеме медикаментов, здоровом образе жизни, использовании народных средств и уходе за кожей. Заболевание можно лечить в домашних условиях.
Показаний для госпитализации взрослого с вирусом в больницу не так много:
- тяжелая стадия ветрянки;
- развитие осложнений;
- невозможность изолирования от других людей.
Лекарственные препараты
Для лечения ветрянки используются различные группы препаратов. К ним относятся противовирусные, антигистаминные и другие.
Медикаменты, которые чаще всего принимают в качестве терапии заболевания у взрослых:
- Антигистаминные. Тавегил, Супрастин, Кларитин – уменьшают зуд и воспаление.
- Жаропонижающие. Панадол, Ибупрофен, Нурофен, Миг – назначают при температуре тела выше 38,5° С. Препараты уменьшают жар, снимают воспаление и боль.
- Антибактериальные широкого спектра действия. Оксациллин, Цефазолин – используют при появлении гноя. Антибиотики способны быстро остановить вирус.
- Дезинтоксикационные. Раствор глюкозы 5%, Реополиглюкин – назначают только при тяжелой стадии. Растворы необходимо вводить внутривенно. Они способствуют снижению концентрации вируса и его выводу из организма.
Народные способы
Использовать только народные методы будет неправильно, потому что они не оказывают действия на сам вирус. Но домашние средства могут входить в состав комплексного лечения заболевания. При помощи растений происходит стимулирование иммунной системы, тонус организма повышается, а токсины выводятся легче.
Рецепты народных средств для внутреннего использования:
- Малина, анис, липовый цвет, ива. Для приготовления взять одинаковое количество ингредиентов и измельчить их. Две столовые ложки сухой смеси залить 500 мл горячей воды. Оставить на полчаса, охладить, профильтровать. Принимать по небольшому количеству на протяжении дня.
- Череда, календула, ромашка. Смешать в равных количествах, 6 ст. л. сбора залить 1 л горячей воды. Варить до кипения, настоять 30 минут. Остудить, профильтровать. Принимать по 100 мл 4-5 раз в сутки.
- Мумие. Средство в количестве 10 г растворить в 100 мл кипяченой воды. Употреблять с утра перед приемом пищи. Мумие обеспечивает укрепление иммунной системы, стимулирует заживление кожи и убивает бактерии.
Уход за кожей и высыпаниями
Для лечения ветрянки необходимо не только принимать препараты внутрь, но и использовать наружные средства. Медикаменты уменьшают зуд, воспаление, ускоряют подсушивание ран.
Средства, которые разрешается использовать для ухода за кожей при ветрянке:
- Фукорцин, бриллиантовый зеленый, Псило–бальзам, Фенистил. Медикаменты устраняют высыпания.
- Циндол. В составе содержится оксид цинка, который уменьшает воспаление и обеззараживает кожу, устраняет прыщи при ветрянке у взрослых.
- Мирамистин. Можно использовать для обработки кожи и полоскания рта. Обладает обеззараживающим действием.
Последствия и осложнения ветрянки
Самое частое осложнение – это образование рубцов на теле. Они не несут никакого вреда для здоровья, но могут приводить к расчесыванию кожи, занесении в рану инфекции.
Последствия ветрянки:
- Ухудшение зрения. Если заболевший взрослый не соблюдает правила гигиены, вирус распространяется на роговицу. Воспаление может образоваться на глазном белке. Там появляются пузыри, шрамы.
- Поражение мозга. Характеризуется болью в голове, судорогами, обморочным состоянием.
- Ларинготрахеит. Сопровождается сильным кашлем и сыпью на слизистой оболочке верхних дыхательных путей.
- Миокардит. Воспалительный процесс в сердце, при котором требуется незамедлительная помощь врача, а иногда и госпитализация.
- Стоматит. Образование пузырьков на слизистой оболочке ротовой полости. Затем они лопаются и появляются язвы.
- Ветряночная пневмония. Ее признаки можно наблюдать на 3–5 день после возникновении сыпи. Симптоматика: увеличение температуры, боль в грудине, кашель, отдышка. Тяжелая форма характеризуется мокротой с кровью. Без лечения осложненная форма может привести к летальному исходу за несколько суток из-за недостаточности дыхания.
- Ветряночный энцефалит. Риск возникновения возрастает через 7 дней после появления высыпаний. Симптоматика: тошнота, рвота, интоксикация, боль в голове.
- Опоясывающий лишай. Симптоматика проявляется в зуде, повышении температуры, сильной слабости.
Последствия ветрянки у женщин
Вульвит – это воспаление наружных половых органов. Патология возникает в качестве последствий ветрянки у женщины при распространении сыпи на слизистые оболочки. У пациентки появляются обильные выделения, отекают половые губы, беспокоит боль и зуд.
Вульвит несет большую опасность, т. к. может привести к распространению инфекции в матку, яичники и другие внутренние органы. При подозрении на это кожное заболевание лучше всего немедленно обратиться к врачу-гинекологу. При несвоевременном лечении возрастает риск бесплодия.
Последствия ветрянки у мужчин
Чем опасна ветрянка для мужчин? Заболевание может приводить к баланопоститу – воспалению головки полового органа. Осложнение после ветрянки у взрослого мужчины характеризуется сильным зудом и отечностью в половых органах. При подозрении на патологию рекомендуется посетить врача-уролога.
Профилактика ветрянки у взрослых
Когда человек в любом возрасте переболел ветряной оспой, у него вырабатывается стойкий иммунитет. Поэтому повторная ветрянка у взрослых встречается очень редко. В качестве профилактических мер можно использовать вакцину, которую вводят во время прививки от ветряной оспы.
Для взрослых она не является обязательной и проводится по желанию. Вирус вводится в ослабленной форме, не вызывая заболевание, но стимулируя иммунную систему на выработку необходимых антител.
Прививку делают только в том случае, если пациент никогда не болел ветрянкой. Если в этом есть сомнения, то проводят анализ на присутствие антител. При их обнаружении вакцинацию не проводят. Прививка может быть срочной в качестве профилактики после контакта с зараженным взрослым или ребенком. Тогда она проводится в течение трех дней.
Вакцину вводят в два этапа. Промежуточное время между инъекциями составляет от 1 до 2 месяцев. После введения могут появиться симптомы кожного воспаления, но они быстро исчезают.
Кроме вакцинации, желательно правильно питаться и уделять время физическим упражнениям. Обязательно нужно исключить любой контакт с зараженным пациентом.
При появлении инфекции в семье следует:
- изолировать больного в отдельную комнату;
- регулярно проветривать и убирать помещение;
- пользоваться медицинской маской;
- выделить больному индивидуальную одноразовую посуду, средства гигиены;
- часто мыть руки.
Может ли взрослый заразиться от больного ребенка? Да, такая вероятность есть, но она небольшая. При соблюдении мер профилактики риск практически отсутствует.
Что делать, если остались шрамы
Чем раньше начать лечение ветрянки, тем эффективнее будет результат от терапии. Со временем недолеченные рубцы на коже начинают грубеть, поэтому с ними сложно справиться.
Наиболее эффективные средства против шрамов:
- Контрактубекс, Дерматикс. Уменьшают воспаление и шрамы. Разглаживают, выравнивают кожу, снимают покраснение. Перед нанесением необходимо предварительно очистить кожный покров. Препараты можно использовать дважды в день. Курс составляет от 2 до 3 месяцев. Подробнее про мази и кремы от шрамов→
- Аппликации из лука. В продукте содержится фибрин, смягчающий и восстанавливающий кожу. Для применения нарезают луковицы, заливают водой. Варят на медленном огне 15-20 минут. Охлаждают и наносят на кожу, обматывая бинтом или пленкой.
- Кислотный пилинг. После косметологической процедуры кожа обновляется и формируется ее новый слой.
- Лазерная шлифовка. Лазер глубоко проникает внутрь кожи. Благодаря этому она обновляется, а шрамы рассасываются.
Ветрянка считается детским кожным заболеванием, но иногда возникает во взрослом возрасте. В связи с особенностями течения заболевания лучше вызывать врача на дом, чем идти на прием в больницу. Важно обратиться к специалисту при появлении первых симптомов вируса и не заниматься самолечением.
Юлия Якунина, врач,
специально для Dermatologiya.pro
Источник: https://dermatologiya.pro/virusnye-porazheniya/vetryanka/vetryanaya-ospa-u-vzroslyh.html
Ветряная оспа: лечение
Ветряная оспа (в народе – ветрянка) – это острое инфекционное заболевание, вызываемое вирусом семейства Herpesviridae и характеризующееся наличием особой пятнисто-папулезно-везикулярной сыпи. Основную массу заболевших составляют дети, однако случаи заболеваемости нередки и у взрослых. Обычно ветрянка протекает доброкачественно – осложнения возникают лишь у 2 % переболевших.
Причины возникновения, эпидемиология и механизмы развития ветряной оспы
Возбудитель ветряной оспы — вирус Varicella Zoster.
Возбудителем заболевания является вирус семейства Herpesviridae – Varicella Zoster. Попадая в организм человека впервые, он вызывает ветрянку, а в случае, если вирус длительное время незаметно находится в организме (персистирует в нем), под воздействием некоторых неблагоприятных факторов он активизируется и вызывает другую неприятную болезнь – опоясывающий герпес.
Вирус, вызывающий ветрянку, неустойчив к воздействиям внешней среды – выживаемость его вне организма составляет не более 10 минут.
Источником инфекции является больной человек. Заразным он становится за 2–3 дня до возникновения элементов сыпи и остается им до 5 дня с момента появления последнего элемента сыпи.
Механизм передачи инфекции – воздушно-капельный (вирус легко распространяется при разговоре, чихании и кашле). Стоит отметить, что ветрянка – высококонтагиозная (заразная) инфекция – восприимчивость к ней стремится к 100%.
Входными воротами инфекции являются слизистые оболочки верхних дыхательных путей. Внедряясь в эпителий слизистых, вирус проникает в кровоток и распространяется по организму, оседая в клетках кожи. В результате в ее поверхностных слоях, сменяя друг друга, происходят следующие изменения:
- расширяются капилляры – формируется пятно;
- часть жидкости просачивается из сосудов в кожу, то есть возникает серозный отек – формируется папула;
- эпидермис в пораженных областях отслаивается, образуя пузырек, или везикулу.
Продукты жизнедеятельности вируса, попадая в кровь, вызывают симптоматику интоксикации.
Результатом перенесенной инфекции является стойкий (часто – пожизненный) иммунитет.
Клинические проявления ветряной оспы
Инкубационный период болезни составляет 13–17 дней, в отдельных случаях – 11–21 день.
За несколько суток до появления высыпаний больной отмечает нарастание слабости, появление головной боли, лихорадки – это так называемый продромальный период. Следует отметить, что у детей данный период может вообще протекать бессимптомно, а вот для лиц зрелого возраста характерна более яркая его клиника.
Период высыпаний у детей зачастую протекает легко, без выраженного нарушения их общего состояния. Одновременно с появлением лихорадки или спустя пару часов после ее возникновения на коже живота, бедер, груди, плечах, позднее – на лице и голове появляются первые высыпания:
- сначала они имеют вид округлых пятен 5–10 мм в диаметре;
- в центре пятна появляется бугорок, или папула;
- спустя какое-то время верхушка папулы отслаивается, и папула становится пузырьком (везикулой) 8–12 мм в диаметре с бесцветным содержимым внутри;
- везикула спустя 1–2 суток подсыхает, образуя корочку, которая отпадает, не оставляя после себя рубцов или пигментации.
Поскольку новые высыпания появляются толчкообразно, на коже больного одновременно присутствуют все вышеперечисленные элементы сыпи – в медицине это явление носит название «ложный полиморфизм».
Появление высыпаний сопровождается интенсивным зудом.
Параллельно с кожной сыпью появляются высыпания и на слизистых. Они имеют вид пузырьков, которые через некоторое время превращаются в язвочки, окруженные красным ободком. В большинстве случаев у каждого больного отмечается не более 3 таких элементов. Заживают они в течение 2 дней.
Лихорадочный период болезни составляет 2–5 суток, в отдельных случаях – до 10 дней. Период высыпаний составляет от 2 до 9 дней.
Осложнения ветрянки
На коже больного ветряной оспой одновременно присутствуют и пятна, и пузырьки, и папулы (бугорки), и корочки.
В большинстве случаев ветряная оспа протекает доброкачественно, однако отдельные ее формы (буллезная, гангренозная, геморрагическая) грозят возможными осложнениями в виде пиодермии, энцефалита, миокардита, лимфаденита.
Серьезным осложнением является сепсис, развившийся в результате присоединения вторичной инфекции. Опасна также и ветряночная пневмония – весьма тяжело протекает и зачастую не поддается лечению антибиотиками.
В случае, если за 4–5 дней до родов ветрянку подхватит будущая мамочка, вероятность заболеть у ее ребенка повышается до 17%, причем 30% из заболевших новорожденных, увы, погибают.
Диагностика заболевания
В настоящее время, когда полностью ликвидирована натуральная оспа, заподозрить ветрянку – не проблема для врача. Предварительный диагноз выставляется на основании жалоб больного, анамнеза заболевания и первичного осмотра (наличие на коже особых высыпаний).
В общем анализе крови при ветрянке возможно повышение СОЭ. В проведении специфических лабораторных методов диагностики обычно нет необходимости.
- Лица, больные ветряной оспой, обычно получают лечение амбулаторно.
- Первым обязательным компонентом лечения ветряной оспы является постельный режим на период лихорадки.
- Особая диета при ветрянке не назначается, но обильное питье – неотъемлемая часть лечения, поскольку выполняет очень важную функцию – детоксикационную (избавляет организм от токсинов).
- Медикаментозное лечение проводится как общее, так и местное. Общее может включать в себя медикаменты нескольких групп:
- противовирусные препараты (наиболее эффективным в данном отношении считается Ацикловир, но при нетяжелых формах заболевания он не назначается);
- антигистаминные препараты – назначаются в случае, если высыпания сопровождает интенсивный зуд;
- НПВС – назначаются с целью снижения температуры (обычно используется Ибупрофен и Парацетамол, аспирин в данном случае противопоказан из-за риска серьезного осложнения – синдрома Рея);
- в случае гнойных осложнений болезни – антибактериальные препараты.
Местное лечение включает в себя тщательный уход за пораженной кожей, направленный на профилактику вторичного инфицирования элементов сыпи. Обычно для обработки высыпаний используют раствор бриллиантовой зелени, перманганата калия или Фукорцина.
Чтобы избежать остаточных следов на месте высыпаний, настоятельно не рекомендуется срывать корочки.
Поскольку вирус неустойчив во внешней среде, следует регулярно проводить влажную уборку и часто проветривать помещение.
Профилактика
В настоящее время существует вакцина против ветряной оспы, однако в календарь проведения плановых профилактических прививок она не включена.
К какому врачу обратиться
Ветряная оспа лечится у педиатра. Если заболевание протекает тяжело, особенно у взрослых людей, необходима помощь инфекциониста.
Источник: https://myfamilydoctor.ru/vetryanaya-ospa-lechenie/
Лечение ветряной оспы
Лечение
проводится на дому при легкой и
среднетяжелой формах болезни.
Госпитализации подлежат больные тяжелыми
формами ветряной оспы и опоясывающего
лишая, а также при наличии модифицирующих
факторов, усугубляющих прогноз
благоприятного течения болезни.
В
комплексной терапии ветряной
оспы важное
значение придается:
- рациональной диетотерапии с включением витаминных препаратов;
- гигиеническим мероприятиям — всем больным назначаются ежедневные общие лечебно-гигиенические ванны (до периода отпадения корок) с 0,05% раствором калия перманганата или отваром трав; нельзя использовать предметы ухода, мацерирующие кожу (мочалку, жесткие полотенца); кожа после ванны промокается и каждый элемент сыпи точечно тушируется одним из растворов: 1% бриллиантового зеленого, фукорцином или 2% нитрата серебра с целью профилактики бактериальной инфекции и для подсушивания везикул;
- при наличии везикул на слизистой ротоглотки, необходимо обрабатывать ротовую полость антисептическими растворами 0,02% фурациллина, мирамистина, 2% бикарбоната натрия и др.;
- при легкой и среднетяжелой формах, протекающих без модифицирующих неблагоприятное течение болезни факторов, этиотропное лечение не проводится, при поражении глаз назначают промывания глаз 0,02% раствором фурациллина затем закапывают 20-30% раствор сульфацетамида или закладывают глазную мазь ацикловира по 5 р/сут, 3 сут.
-
Противовирусная
терапия -
При
тяжелой форме ветряной оспы или
опоясывающего лишая, а также при
иммунодефицитных состояниях, в том
числе пациентам, получающим
иммуносупрессивную терапию цитостатиками
или ГКС, независимо от формы тяжести в
качестве этиотропной терапии применяют
противовирусные препараты. -
Препаратом
выбора при ветряной оспе является -
Ацикловир
внутрь по 0,2 г (детям до 2 лет); по 0,4 г
(детям 2-6 лет); по 0,8 г (детям старше 6 лет)
4 р/сут,7
сут -
Препаратом
выбора при опоясывающем лишае -
Валацикловир
внутрь по 1 г 3 р/сут, 7 сут -
При тяжелой форме
противовирусные препараты назначаются
парентерально. -
Ацикловир в 100
мл 0,9% раствора хлорида натрия в/в капельно
по 5-10 мг/кг -
Препаратом
выбора при опоясывающем лишае для
местного применения -
Валацикловир
(мазь или крем) на пораженные участки 5
р/сут с интервалом 4 ч, 5-10 сут+Глицирризиновая
кислота (крем) на пораженные участки 5
р/сут с интервалом 4 ч, 5-10 сут -
Иммунотерапия
-
При
развитии энцефалита или менигоэнцефалита,
а также при тяжелых атипичных формах с целью интенсификации этиотропной
терапии вводятся стандартные
иммуноглобулиновые препараты. -
Иммуноглобулин
человека нормальный (IgG+IgA+IgM) в/в капельно 5 мл/кг 3-5 введений (при
необходимости через 1 неделю курс
повторить) или
-
Иммуноглобулин
человека нормальный в/в капельно 5-8
мл/кг 1 р/сут, 3-5 введений - Терапия ГКС
-
При позднем ветряночном энцефалите
в тяжелых случаях (при накоплении
аутоантител к миелину) с целью
этиопатогенетической терапии показано
назначение ГКС. -
Преднизолон
внутрь 1-2 мг/кг/сут 5-7 сут с постепенной
отменой или -
Преднизолон в/м
или в/в 2-3 мг/кг/сут 5-7 сут с постепенной
отменой - Антибактериальная терапия
При наслоении бактериальных инфекций
с развитием осложнений (абсцесса, флегмоны, рожи, лимфаденита, стафилоскарлатины
и др.) назначают антибиотики широкого
спектра действия, предпочтительнее
цефалоспоринового ряда или макролиды, внутрь или парентерально.
Дезинтоксикационная
терапия
Декстран
(ср. мол.масса 30000-40000) в/в
капельно по 10 мл/кг/сут,
-
Дектроза, 10-20%
раствор, по 10-15 мл/кг/сут + -
Витамины группы
В, С -
При
мениннгоэнцефалите, энцефалите применяют
форсированный диурез -
Терапия
антигистаминными препаратами ЛС
выбора являются хлоропирамин, клемастин
(лоратадин у детей старше 2 лет), которые
используют внутрь в форме таблеток или
сиропа в возрастной дозе.
Жаропонижающая
терапия Показанием к назначению жаропонижающих
препаратов является лихорадка (свыше
38ºС). Для приема внутрь препаратоами
выбора являются формы парацетамола или
ибупрофена.
- Ибупрофен
внутрь 5-10 мг/кг/сут до получения
клинического эффекта
или -
Парацетамол
внутрь или ректально 10-15 мг/кг/сут, до
получения клинического эффекта -
При
стойкой гипертермии (отсутствии эффекта
от вводимых внутрь антипиретиков и
физических методов охлаждении) и при
лихорадке свыше 40ºС вводят «литическую
смесь»: -
Метамизол
натрий 50% раствор в/м или в/в 0,1мл/год
жизни + -
Дифенгидрамин
в/м или в/в 0,1мл/год жизни -
+
Прокаин в/м или в/в 0,1мл/год жизни -
Для купирования болевого синдрома при
опоясывающем лишае показано назначение
анальгетиков, новокаиновой блокады или
электрофореза с новокаином, УФО. -
Ошибки и
необоснованные назначения
При ветряной оспе противопоказано
назначение ацетилсалициловой кислоты
и других салицилатов.
При лечении
осложнений VZV-инфекции
нецелесообразно использовать
аминопенициллины, побочными эффектами
которых нередко являются аллергические
реакции типа кожной сыпи, крапивницы,
отека Квинке и др.
При назначении
аминогликозидов возможны ото- и
нефротоксические побочные эффекты,
поэтому назначение их возможно только
в особо тяжелых случаях при необходимости
комбинации антибиотикотерапии.
Источник: https://studfile.net/preview/1777991/page:37/
Ветряная оспа
Когда больной считается излеченным?
Не раньше, чем он сам себя почувствует выздоравливающим, а по медицинским критериям:
- У пациента не должно быть кожной сыпи и слизистые тоже чистые.
- Нет никаких признаков интоксикации.
- Хотя бы трое суток температура должна быть нормальной.
- Анализ крови без отклонений от нормы.
Большинство переносит ветрянку в детстве, у взрослых инфекция протекает гораздо тяжелее, чем у детишек, которые даже во время расцвета заболевания хорошо себя чувствуют и активны.
В клинике «Медицина 24/7» используются самые эффективные отечественные и зарубежные методики терапии, что позволяет существенно улучшить качество жизни наших пациентов и сохранить их активность. Получите помощь специалиста нашего медицинского центра, позвонив по телефону +7 (495) 230-00-01
Причина развития ветряной оспы — вирус из немногочисленного семейства герпесвирусов, его обозначили как тип 3. С одной стороны, он очень нежный и не выдерживает не только ультрафиолета, но и просто солнечного света.
Не требуется обработки антисептиками поверхностей в комнате больного, потому что попадание вируса на них приводит к его гибели, но в холоде он сохраняется довольно долго и легко восстанавливается после замораживания. При этом вирусная частица очень летуча и на частичках слюны летает от человека к человеку.
Кто устойчив к вирусному заражению?
Ветряная оспа – удивительная инфекция по степени прилипчивости, и поэтому большинство переносит её в детстве. На некоторое время новорожденному остается защита от давным-давно переболевшей ветрянкой мамы, причина этой устойчивости – доставшиеся малышу противовирусные антитела, циркулировавшие в системе кровотока беременной. Как только антитела разрушатся, ребенок станет беззащитным.
Иммунитет после болезни характеризуют как устойчивый, практически пожизненный, тем не менее, в редчайших случаях повторное заболевание возможно.
Дело в том, что вирусная частица оседает в нервных узлах – ганглиях, и даже через несколько лет она может стать причиной опоясывающего лишая или даже повторной ветряной оспы, а циркулирующие в крови антитела не чинят неприятностей внезапно активизирующемуся герспесвирусу 3 типа.
Только квалифицированный врач-инфекционист способен быстро провести дифференциальный диагноз и выявить причину патологического состояния. Иногда при этом необходимо прибегнуть к современным методам диагностики. Всё это возможно в клинике «Медицина 24/7».
Причина заражения: как болезнь передается от человека к человеку?
Маловероятно, что причиной ветряной оспы может стать контактный путь передачи – через прикосновение к больному. Но вирусная частица прекрасно передается воздушно-капельным путем с помощью аэрозоля, который образуется в воздухе из мельчайших капелек слюны при кашле и разговоре больного человека.
В мельчайших капельках слюны плавают живые инфекционные агенты, считают, что и через вентиляционную систему инфекция распространяется таким же способом, ведь достаточно одного больного на многоквартирный подъезд, и заболеют все жильцы, не имеющие иммунитета.
При возникновении заболевания необходимо сразу обратиться к специалисту, который ведёт приём без выходных и праздников в клинике Медицина 24/7. Ранее начало терапии позволит избежать непоправимых последствий.
Почему образуются пятна и пузырьки на коже?
Главное проявление ветряной оспы – характерное поражение кожи. Ветряночный агент имеет тропизм к коже, первым делом он устремляется туда, внедряется в клетки и размножается.
Пока частица находится в клетке, организм реагирует на непорядок образованием воспалительного вала: рядом расширяются сосудики, по которым активно прибывают иммунные клетки, наполненные биологически активными веществами, растворяющими все чужеродные вещества. В общем, развивается воспалительный отек.
Плодящийся вражеский агент и иммунные защитники совместно становятся причиной гибели клетки. На месте умершей клетки образуется полость, которая наполняется окружающей воспалительной жидкостью, отслаивающей поверхностный слой кожи. Так из пятнышка образуется пузырек.
Когда больной заразен для окружающих?
Период от проникновения инфекционного агента до развития симптомов заболевания при ветряной оспе продолжается не более 3-х недель.
Но уже в последние несколько дней инкубации в организме инфицированного человека происходит размножение вирусов и выделение его в окружающее пространство.
В это время человек еще не знает о своей болезни, но он уже способен стать причиной заражения других людей за сутки до появления высыпаний.
На все время появления новых кожных проявлений ветряной оспы человек является источником заразы.
Когда новых пузырьков уже не появляется, но ещё остаются корочки, человек уже не опасен и вполне может контактировать с людьми.
В среднем весь период зарождения и созревания пузырей длится около недели, но у ослабленных сопутствующими заболеваниями взрослых инфекция может протекать нетипично, долго и тяжело.
Специалисты клиники «Медицина 24/7» всегда учитывают не только индивидуальные особенности заболевания, но возможности и интересы каждого пациента, чтобы лечение было максимально комфортным и реально улучшающим качество жизни. Если Вы не здоровы, случайно контактировали с источником инфекции или в семье появился инфекционный больной, позвоните по телефону: +7 (495) 230-00-01
Ветряная оспа передается необыкновенно летучим вирусом герпеса 3 типа. В медицинской литературе высокая вероятность передачи инфекции обозначается как вирулентность 96%, а в жизни выглядит так: если в подъезде дома появился больной ветрянкой, то заболевают все, кто не переболел ранее.
Всегда ли нужно сдавать анализ на ветряную оспу?
Диагностика несложна, и часто не требуется сдавать анализы для выявления возбудителя инфекции. Ветряная оспа имеет очень характерные клинические проявления, поэтому диагностика проводится врачом-инфекционистом по симптомам.
В пользу инфекции говорит и высокая степень передачи, в большинстве случаев удается проследить, откуда пришла инфекция. Диагностика возбудителя может потребоваться при атипичном течении заболевания, когда проявления либо менее, либо более выражены и не похожи на ветряную оспу.
Какие методы диагностики может назначить врач при ветряной оспе?
При любом инфекционном процессе в общем анализе крови отмечаются изменения, и при ветрянке тоже, но специфичных только для этого заболевания проявлений нет. В большинстве случаев отмечается ускорение скорости оседания эритроцитов – СОЭ.
Для выявления возбудителя берут содержимое пузырька или соскоб-отпечаток с эрозии, после специального серебрения при микроскопии определяют скопления вирусов или гигантские клетки с множеством ядер. При нетипичной форме, проявляющейся катаральными изменениями в горле, тоже выполняют эти реакции.
С помощью тестовых систем молекулярно-биологическими методами выявляют антитела к вирусу в крови, это называется серологическим исследованием. Как правило, диагностику выполняют при тяжелом течении, правда, выраженность изменений никак не коррелирует с тяжестью заболевания.
Инфекционист клиники Медицина 24/7, обладая обширным клиническим кругозором, имеет в своём распоряжении самые современные методы диагностики и оборудование с возможностью выполнения сложных анализов, что сказывается на благоприятном прогнозе для пациента.
На какие болезни могут быть похожи проявления ветрянки?
Дифференциальная диагностика ветряной оспы проводится с другими процессами, при которых также возникают кожные изменения в сочетании с симптомами интоксикации. Прежде всего, с ОРВИ и герпетическими инфекциями: генерализованным герпесом и цитомегаловирусной инфекцией.
Ищут отличия от гнойничкового поражения кожи – стрептодермии и опасной инфекции животных – ящура, и другими инфекциями.
Только квалифицированный специалист, имеющий широкие диагностические возможности, способен быстро провести дифференциальный диагноз и выявить причину патологического состояния, и всё это возможно в инфекционном центре «Медицина 24/7».
Источник: https://medica24.ru/zabolevaniya/vetryanaya-ospa